Thomas Fatôme, directeur général de la Caisse nationale de l’Assurance maladie, a présenté ce matin le bilan 2026 de la lutte contre la fraude. L’audioprothèse reste un secteur très (trop) concerné, avec 86 millions d’euros de fraudes détectées et stoppées. Mais ce montant est en nette baisse.
Depuis 3 ans, l’Assurance maladie a renforcé significativement ses moyens humains, techniques et ses coopérations pour lutter contre la fraude. Les chiffres détaillés par Thomas Fatôme, Marc Scholler, directeur délégué de l’audit, des finances et de la lutte contre les fraudes, et Fabien Badinier, directeur du contrôle et de la lutte contre les fraudes, reflètent largement les progrès dans la détection des malversations. Les priorités affichées aujourd’hui par l’Assurance maladie sont le renforcement de la prévention par une meilleure sécurisation avant les remboursements et l’adaptation des contrôles à des pratiques frauduleuses de plus en plus sophistiquées.

Au centre, Thomas Fatôme, Marc Scholler et Fabien Badinier.
Fraudes : les chiffres clés de 2025
+ de 2 milliards d’euros : montant total de la fraude à l’Assurance maladie (évaluation, hors établissements de santé)
723 millions d’euros détectés et stoppés en 2025, montant triplé depuis 2021
286,2 millions d’euros de préjudice évité, montant quintuplé depuis 2021
En volume, 53,4 % des fraudes sont le fait des assurés.
En valeur, 73,5 % du montant total de la fraude est le fait des professionnels de santé libéraux.
1 700 agents dédiés à la lutte contre la fraude, + 15 % depuis 2023
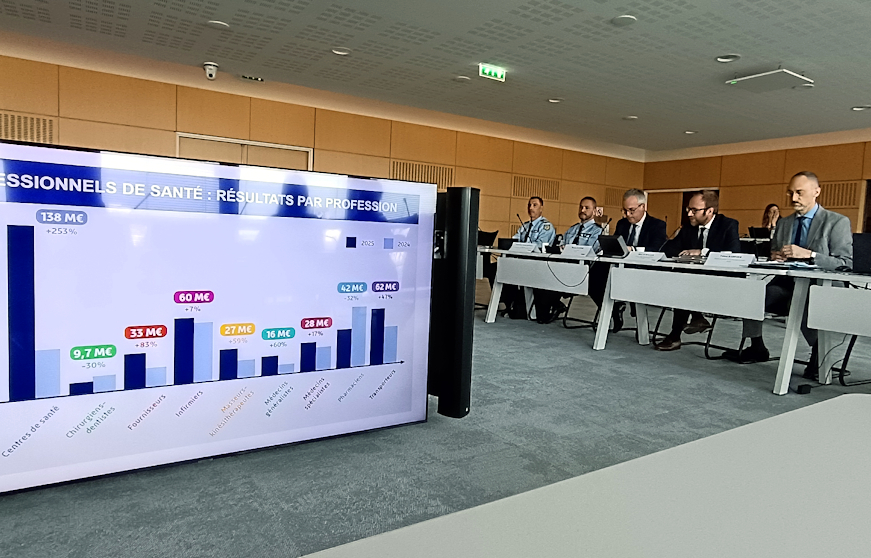
En audio, des fraudes en baisse
L’audioprothèse reste en haut du tableau concernant les montants des fraudes détectés, avec un total de 86 millions d’euros, en recul de 25 % sur 1 an. « Il existe toujours un décalage entre le moment où on met en place les mesures de sécurisation et la découverte de fraudes qui ont pu être commises avant », a précisé Marc Scholler. Sur les 86 M€, les trois quarts concernent des fraudes évitées (donc sans préjudice pour l’Assurance maladie).
« Une partie importante des fraudes les plus lourdes relevant des professionnels de santé le sont par des acteurs qui ne viennent pas nécessairement du monde de la santé, dans une logique de captation de l’argent du système de santé à leur profit, une logique de prédation. C’est particulièrement vrai, cette année encore, dans le champ des audioprothèses. »
Marc Scholler, directeur délégué de l’audit, des finances et de la lutte contre les fraudes (Cnam)
Un secteur toujours sous surveillance
L’Assurance maladie se félicite des résultats obtenus grâce à une vigilance renforcée, et des effets de l’obligation de la facturation avec carte Vitale, mise en place au 1er janvier, via le 1er amendement à la Convention des audioprothésistes. Cette mesure a permis de passer de 45 % de taux de flux sécurisé à plus de 95 % entre le 3ème trimestre 2024 et mars 2025. Cette disposition très efficace a été dupliquée dans d’autres domaines, en pharmacie pour certaines délivrances, par exemple.
Le contrôle systématique des demandes de conventionnement par les centres auditifs – qui occasionne malheureusement des délais allongés pour les professionnels honnêtes qui s’installent – a également porté ses fruits. 30 sociétés se sont vu refuser le conventionnement de l’Assurance maladie l’an dernier.
Coopération entre Assurance maladie, services de la gendarmerie et de la justice

Au micro, le Général José-Manuel Montull.
En raison des montants en jeu, l’Assurance maladie reste en alerte concernant l’audio, parmi d’autres secteurs : fournisseurs de dispositifs médicaux, transporteurs, centres de santé, notamment. Pour mener à bien son programme de lutte contre la fraude, elle a développé des collaborations avec d’autres services, notamment l’Office central de lutte contre le travail illégal (OCLTI) dépendant de la gendarmerie. Le commandant de ce service, le Général José-Manuel Montull, a exposé certaines stratégies des fraudeurs, que les enquêteurs de la Cnam et les gendarmes travaillent ensemble à démanteler. Ces dernières années, les fraudes purement financières se sont développées (hacking des données des assurés sociaux). Dans ce cas, les signalements peuvent venir des patients, quand ils reçoivent une notification pour une prestation de soin ou un appareillage qu’ils n’ont pas sollicité.
Mais on voit aussi perdurer les escroqueries qui consistent à pratiquer des surfacturations ou des facturations fictives, pour des équipements inexistants, en s’appuyant sur des lieux physiques existants, parfois avec une réelle activité de soin : centres de santé, centres auditifs, cabinets dentaires… Certaines de ces fraudes, très structurées, nécessitent des circuits de blanchiment de l’argent détourné, à l’étranger, et se rapprochent dans leurs méthodes du crime en bandes organisées ou du narcotrafic. Le travail conjoint de l’Assurance maladie et des gendarmes de l’OCLTI sont alors particulièrement utile pour détecter ces malversations et identifier leurs auteurs.
« Notre mobilisation qui va rester évidemment très forte en 2026, a conclu Thomas Fatôme. On se fixe comme objectif de ne pas rester sur un plateau à 700 millions d’euros de fraudes détecter et d’aller plus loin, avec, on l’espère, un projet de loi de lutte contre les fraudes qui va nous donner de nouveaux outils pour agir en coopération avec les complémentaires santé, pour prévenir davantage les fraudes et sanctionner plus fortement des fraudeurs. »